Cirrosi Epatica

Patologie e cause
La cirrosi è una malattia cronica del fegato compresa fra le prime dieci cause di morte nel mondo occidentale.
La caratteristica principale della cirrosi è il sovvertimento della struttura del fegato con fibrosi e rigenerazione sotto forma di noduli. Il disordine strutturale del fegato conduce ad un malfunzionamento dell’organo sia dal punto di vista metabolico che sintetico.
La cirrosi è causata principalmente da infezioni virali.
L’abuso di alcol e l’epatite virale sono le cause più comuni di cirrosi ma anche la steatosi
epatica non alcolica (NAFLD) è riconosciuta come causa emergente.
Nelle fasi iniziali la cirrosi non presenta alcuna sintomatologia. Nel corso degli anni, con il progredire
della formazione di tessuto cicatriziale nel fegato, si osservano perdita di appetito, affaticamento, nausea e vomito,
ittero e prurito.
Ulteriori complicanze che possono sopraggiungere comprendono l’accumulo di liquidi alle gambe (edema) e addome (ascite);
confusione e alterazione mentale, varici esofagee, ingrossamento della milza ed epatocarcinoma.4
Epatite C

Patologie e cause
L’infezione da virus dell’epatite C (HCV) rappresenta la causa più frequente di epatite cronica, di cirrosi epatica e di epatocarcinoma in Italia. La prevalenza di infezione da HCV in Italia è stimata in circa il 3% della popolazione generale, con incremento da nord a sud e secondo l’età.
Dei soggetti con epatite cronica attiva il 20-30% sviluppa una cirrosi epatica in un periodo di 20-30 anni: 10-20% dopo 20 anni. Fattori che favoriscono la progressione di malattia sono: l’età avanzata all’infezione, il sesso maschile, il consumo di alcool, gli stati di immunodepressione (soprattutto l’infezione da HIV), le confezioni con HBV e HDV,
l’accumulo di ferro, la steatosi epatica, l’uso di farmaci epatotossici o l’esposizione a contaminanti ambientali epatotossici. 5-6
Dopo aver ricevuto la diagnosi di epatite C è consigliabile l’adozione di una dieta sana ed equilibrata evitando il consumo di bevande alcoliche e caffè aumentando invece l’assunzione di frutta, verdura e cereali integrali. D’altra parte, in presenza di epatite C, è fondamentale evitare il ricorso a farmaci epatolesivi, come il paracetamolo.
Alcuni integratori, come gli estratti di carciofo, il cardo mariano e la silimarina, forniscono un aiuto importante, grazie alla loro capacità di depurare il fegato dalle tossine e migliorarne la funzionalità.7
Steatosi epatica

Patologie e cause
La steatosi epatica non alcolica (NAFLD) è una malattia caratterizzata dall'accumulo di trigliceridi nel fegato (steatosi), all’interno degli epatociti che può evolvere verso patologie più gravi come la steatoepatite (NASH), fibrosi e cirrosi.
La steatoepatite non alcolica (NASH) è un sottogruppo della NAFLD che si caratterizza per la presenza,
oltre alla steatosi, di una reazione infiammatoria che può associarsi anche a necrosi epatocellulare.
Oltre all’esclusione di altre cause di danno epatico, la diagnosi di NAFLD è rafforzata dalla contemporanea
presenza di alterazioni tipiche della sindrome metabolica riconducibili ad uno stato di insulino resistenza:
in particolare iperglicemia, dislipidemia pro-aterogena, ipertensione arteriosa, obesità addominale.2
L'accumulo di grasso nel fegato spesso non dà sintomi, ma nel 10% dei pazienti può provocare infiammazione e persino cirrosi,
con danni permanenti all'organo e alla sua funzionalità.
Steatosi epatica

Quali sono le principali cause della steatosi epatica?
- Diete troppo ricche di grassi, generalmente associate a sovrappeso o obesità
- Consumo eccessivo di alcolici
- Elevati livelli di trigliceridi e colesterolo nel sangue
- Diabete di tipo II
- Anemia
- L'uso di alcuni farmaci
- Squilibri ormonali
- Deficit di carnitina
- Carenza di Vitamina B12
- Digiuni prolungati e perdita di peso troppo rapida
- Attività fisica e sforzi eccessivi

Scopri Medronys Epato®

La risposta corretta è NO.
Scopri perchè
Trattamento
Non esistono farmaci specifici per il trattamento della steatosi epatica. Il primo approccio prevede un'attenzione particolare allo stile di vita che includa esercizio fisico e dieta ipocalorica. Nei soggetti in sovrappeso od obesi, una dieta ipocalorica con induzione di un calo ponderale > 5-10% del peso corporeo è da sola in grado di provocare una riduzione delle transaminasi e del volume epatico.8
Secondo le linee guida dell'Organizzazione Mondiale di Gastroenterologia (WGO), all'attività fisica e alla dieta è raccomandata l'integrazione alle giuste dosi, di sostanze con potente e riconosciuta attività antiossidante e detossificante come la vitamina E, la vitamina C, la silibina, il coenzima Q10. La terapia farmacologica è sconsigliata ed è per lo più riservata a pazienti con maggiore severità di danno epatico (fibrosi avanzata).
In tali casi sono prescritti farmaci rivolti all' insulino-resistenza come la metformina e pioglitazone.9
Principi attivi e studi clinici

Silimarina
Approvata dalla World Health Organization (WHO).La silimarina è una
sostanza contenuta nel Cardio mariano o Silybum marianum. La silimarina
risulta un composto di flavolignani, di cui la silibina rappresenta il
componente biologicamente più attivo.
La silimarina come antiossidante distrugge i radicali liberi che possono
danneggiare le cellule esposte alle tossine.10,11,12
Inoltre aumenta il glutatione nel fegato di oltre il 35% dei soggetti sani che è
responsabile della detossificazione di un’ampia gamma di ormoni, farmaci e
prodotti chimici.13
La German Commission E ha approvato l’impiego dell’estratto di silimarina
nella cura delle intossicazioni epatiche e come coadiuvante nei casi di
epatite e di cirrosi epatica.14
Indicazioni e modalità

Medronys Epato® è particolarmente indicato come integrazione al trattamento di epatopatie croniche di diversa eziologia.
Favorisce il ripristino delle funzioni fisiologiche dell’epatocita, modulando il processo infiammatorio e la necrosi e riducendo
la progressione verso la fibrosi e la cirrosi.
Modalità d'uso: 2 cps al giorno da deglutire con acqua abbondante anche dopo i pasti.
Da 1-3 mesi o anche per lunghi periodi
(6 mesi - 1 anno).
- Favorisce i processi di detossificazione del fegato
- Inibisce la perossidazione
- Favorisce il mantenimento della funzionalità cellulare
- Favorisce il recupero epatico nella patologia steatosica
Principi attivi e studi clinici

Vitamina C
La vitamina C o acido ascorbico (AA) è una vitamina sintetizzata dal fegato a partire dal glucosio della maggior parte dei mammiferi ma non dall’uomo.
La vitamina C ha potenti proprietà antiossidanti, è in grado di ridurre i danni causati dai radicali liberi.
L’assorbimento gastro-intestinale dell’acido ascorbico avviene per diffusione semplice e trasporto attivo.
È una sostanza approvata dall’FDA (Food and Drug Administration) come GRAS (Generally Recognized as Safe).16
Miglioramento della fibrosi in pazienti con steatoepatite non alcolica (NASH) dopo trattamento con Vitamina E e Vitamina C17
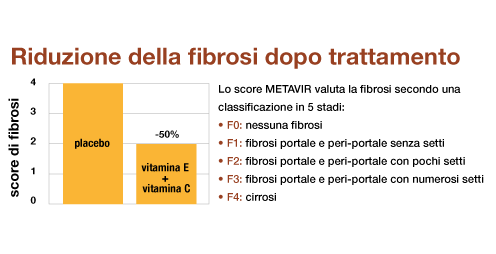
I pazienti sono stati suddivisi in due gruppi; un gruppo ha ricevuto vitamina E e vitamina C per 6 mesi e l’altro gruppo ha ricevuto placebo.
Al termine dello studio il gruppo trattato con vitamina E e vitamina C ha mostrato un miglioramento dello score di fibrosi (0-4) rispetto al gruppo placebo.17
Principi attivi e studi clinici

Vitamina E
La vitamina E o tocoferolo è una vitamina liposolubile cioè solubile in oli e grassi presente in molti vegetali soprattutto nella frutta, ortaggi, semi e cereali.
La vitamina E ha un ruolo importante nel proteggere l’integrità strutturale delle cellule dal danno indotto dalla perossidazione lipidica e radicali liberi dell’ossigeno.18
L’assorbimento dei tocoferoli varia tra il 20 ed il 40% di quello assunto con i cibi. I tocoferoli vengono assorbiti dagli enterociti e vengono poi rilasciati, inglobati nei chilomicroni, nella circolazione linfatica e da lì rilasciati in quella sistemica.
È una sostanza approvata dall’FDA come GRAS (Generally Recognized as Safe).19
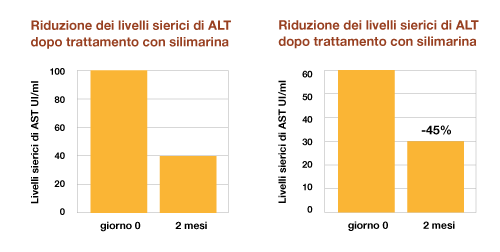
Riduzione del 77% di ALT e del 64% di AST dopo trattamento di un anno con Vitamina E20

In uno studio pilota condotto su 12 pazienti con steatoepatite non alcolica (NASH) si è esaminata l’efficacia della vitamina E per il trattamento di NASH. I 12 pazienti NASH dopo 6 mesi di dieta, hanno assunto vitamina E per un anno. Al termine dello studio i pazienti NASH hanno mostrato una riduzione dei livelli sierici di ALT e di AST del 77% e del 64% rispettivamente.20
Riduzione del 77% di ALT e del 64%
di AST dopo trattamento di un anno
con Vitamina E20
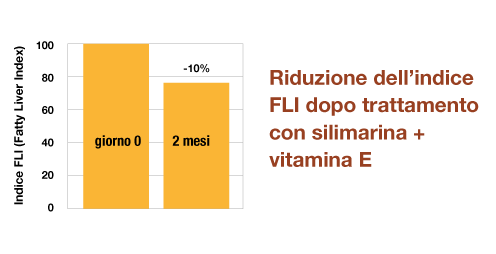
In uno studio condotto su 18 pazienti con NAFLD si è esaminata l’efficacia della silimarina in aggiunta alla vitamina E nel trattamento della steatosi. L’indice FLI include, in un semplice algoritmo, i valori di trigliceridi, gamma-GT, indice di massa corporea (BMI) e circonferenza vita e stima la probabilità di avere steatosi epatica (0-100). I pazienti sono stati trattati con due compresse al giorno di silimarina e vitamina E per 2 mesi in aggiunta ad una dieta ipocalorica. Al termine dello studio i pazienti hanno mostrato una riduzione del 10% dell’indice FLI (indice predittivo di steatosi).21
Principi attivi e studi clinici

Selenometionina
Il selenio è un oligonutriente presente in natura implicato in numerose funzioni biologiche. Negli alimenti è presente sia in forma inorganica (selenite) sia in forma organica come selenometionina e selenocisteina.
Il selenio è un elemento essenziale per l’attività dell’enzima glutatione perossidasi (GSHPx), che contiene 4 atomi di selenio per
ogni subunità della molecola. Questo enzima del sistema di difesa antiossidativo cellulare catalizza la degradazione degli
idroperossidi. Il coinvolgimento del selenio nell’enzima glutatione perossidasi spiega l’interazione tra selenio e vitamina E.
Infatti la glutatione perossidasi può rigenerare la forma naturale della vitamina E dopo ossidazione.22
La seleniometionina ingerita è assorbita nell’intestino tenue.23
Sulla base degli studi condotti dall’EFSA (European Food Safety Authorithy) la seleniometionina utilizzata come fonte di selenio a scopo nutrizionale negli integratori alimentari, risulta sicura fino a 250 µg/die.
Riduzione del 19% di LDL e del 20% di colesterolo
dopo trattamento con silimarina e seleniometionina24
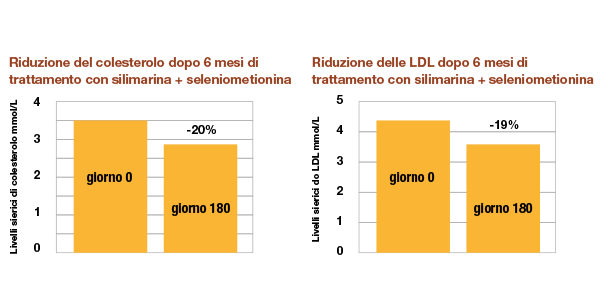
Uno studio condotto su 19 pazienti, ha mostrato l’efficacia della somministrazione giornaliera di una combinazione di silimarina e seleniometionina nella riduzione di LDL e colesterolo conosciuti anche come marcatori associati alla progressione della steatosi epatica. Al termine dello studio i pazienti hanno mostrato una riduzione dei livelli sierici di colesterolo e delle LDL (Low Density Lipoprotein) del 20% e del 19% rispettivamente.24
Principi attivi e studi clinici

Coenzima Q10
Il coenzima Q10 o vitamina Q è una sostanza lipo-solubile presente nelle cellule eucariotiche in particolare nei mitocondri. Rappresenta il cofattore chiave della catena di trasporto degli elettroni, partecipa alla respirazione cellulare aerobica che genera energia sotto forma di ATP.
Il coenzima Q10 ha un’attività anti ossidante nei mitocondri e nelle membrane cellulari. L’azione antiossidante del coenzima Q10 si manifesta soprattutto sul fegato sottoposto alla formazione di grandi quantità di radicali liberi scaturiti dalle reazioni metaboliche.
Il coenzima Q10 è assorbito dal piccolo intestino e tramite i vasi linfatici è immesso nel sangue.
Non sono state osservate reazioni avverse con dosi giornaliere di 600-1200 mg di coenzima Q10.25
Effetto anti-infiammatorio e riduzione del 66% TNFα (Tumor Necrosis Factor α) in pazienti NAFLD dopo trattamento con Coenzima Q1026
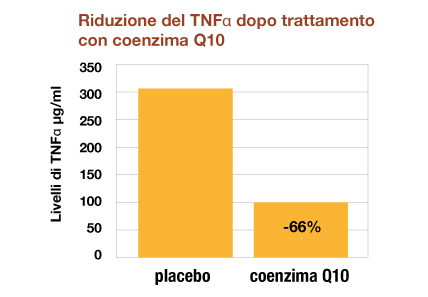
In un trial clinico condotto su 41 pazienti con NAFLD è stato valutata l’efficacia anti-infiammatoria del coenzima Q10. I pazienti sono stati divisi in 2 gruppi: un gruppo ha ricevuto CoQ10 per 12 settimane e l’altro ha ricevuto placebo per lo stesso periodo di tempo. Al termine dello studio il gruppo trattato con CoQ10 ha mostrato una riduzione significativa del 66% del TNFα rispetto al gruppo placebo.26